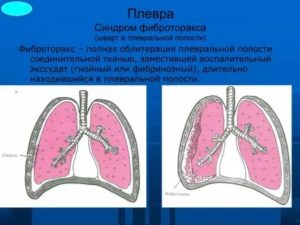
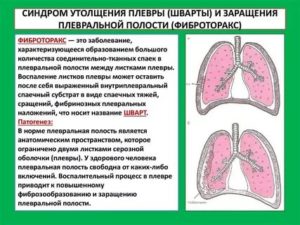
Плевральные спайки (шварты, синехии) — соединительнотканные образования, которые формируются между листками плевры как следствие острого или хронического воспаления.
В зависимости от объема поражения, локализации сращений клинические проявления могут носить скрытый характер или существенно влиять на состояние больного.
При массивном спаечном процессе отмечается выраженное нарушение функционирования легких.
Париетальная и висцеральная плевра
Плевра представляет собой тонкие серозные оболочки, выстилающие внутреннюю поверхность грудной клетки (париетальная) и покрывающие легочною ткань (висцеральная).
Между висцеральной и париетальной плеврой образуется узкая полость, в которой циркулирует серозная жидкость, уменьшающая трение листков плевры.
Воспалительные изменения могут протекать как на наружной, так и на внутренней поверхности серозной оболочки.
Спайки
Спайки плевры могут быть локальными, когда они соединяют отдельные участки серозных оболочек или тотальными, которые занимают всю или большую часть плевральной полости. Кроме того, шварты могут быть единичными или множественными, локализоваться с одной или обеих сторон. В зависимости от места образования спайки располагаются между такими анатомическими образованиями, как:
- висцеральным и париетальным листками;
- отдельными участками париетального листка: реберно-диафрагмальные, реберно-апикальные (в области плеврального купола);
- отдельными участками висцеральной плевры (междолевые);
- серозной оболочкой сердца (перикардом) и пристеночной плеврой (плевро-перикардиальные);
- плеврой и серозной оболочкой средостения (плевро-медиастинальные);
- серозной оболочкой и внутригрудной фацией, диафрагмой.
Спайки могут соединять несколько областей и быть реберно-диафрагмо-перикардиальными, плевро-перикардо-медиастинальными и т.д. По внешнему виду и толщине плевральные шварты могут быть круглыми (шнуро-, струновидные), мембранозными (занавесо-, лентовидные), плоскостными (истинные, ложные — соединительная ткань стягивает участок висцерального или париетального листка).
Причина образования плевральных синехий — воспаление инфекционного или неинфекционного происхождения. Чаще всего спайки образуются после перенесенного экссудативного плеврита.
Кроме того, слипчивый процесс как исход повреждения плевры может возникать из-за аутоимунного (ревматизм, коллагенозы), посттравматического (бытовое ранение, лечебно-диагностические медицинские манипуляции), туберкулезного, опухолевого процесса.
Конечная фаза воспалительной реакции — пролиферация, то есть образование новой ткани, которая замещает поврежденный участок. При плеврите любого генеза (происхождения) в результате повышения проницаемости сосудов жидкая часть плазмы с белками, воспалительными клетками выходит в очаг повреждения. Далее выделяют три последовательных фазы образования плевральных спаек:
- Трансформация белка-фибриногена в фибрин, который откладывается в виде нитей на плевре или в полости.
- Образование молодых рыхлых спаек из коллагена, который синтезируется фибробластами (клетками-предшественниками соединительной ткани).
- Формирование плотных фиброзных шварт с сосудами и нервными окончаниями.
С течением времени спайки могут самопроизвольно рассасываться, подвергаться склерозу, кальцификации, гиалинозу (образованию в толще шварты плотных хрящевидных масс). Длительное воспаление совместно со спайками приводит к осумкованному плевриту.
Не у всех пациентов, перенесших плеврит, образуются плевральные синехии. К их формированию предрасполагают следующие факторы:
- хронический плеврит;
- обструктивная болезнь легких;
- частые бронхиты, пневмонии;
- паразитарные инвазии в легких;
- туберкулез;
- рак;
- врожденная патология бронхолегочной системы;
- курение;
- бронхиальная астма тяжелого течения;
- муковисцидоз;
- вдыхание загрязненного воздуха (профессиональные вредности);
- саркоидоз;
- полисерозиты (ревматизм, красная волчанка, синдром Дресслера, уремия);
- оперативное вмешательство на органах грудной клетки;
- инфаркт легкого.
Спаечный процесс может быть приобретенным и врожденным. Внутриутробно синехии могут образовываться из-за аномалий развития, эмбрио- и фетопатий, как следствие перенесенной инфекции, обменных патологий.
Спайки в легких, если они тонкие и единичные, могут никак не проявлять себя и быть случайной находкой при операции или в ходе диагностики по поводу другого заболевания. Если же слипчивый процесс распространенный, нарушает функцию дыхания, поддерживает воспаление, то наблюдается следующая клиническая картина:
- боли разной интенсивности на стороне синехий;
- сухой кашель;
- одышка смешанного типа;
- учащение сердцебиения;
- субфебрилитет при хроническом воспалении.
Длительное существование спаек, мешающих полноценной аэрации легких, приводит к развитию кислородного голодания, хронической интоксикации. Кожа становится бледной с синюшным оттенком губ, кончиков пальцев, больного беспокоят сонливость, усталость, подавленность, головные боли, перебои в работе сердца.
Достоверная визуальная диагностика плевральных шварт возможна только если соединительно-тканные образования больше 1 см в толщину. В противном случае тень от спаек накладывается на ткань легкого и не видна на рентгенограмме. При указании на характерные жалобы, которые возникли и сохраняются после перенесенного плеврита, требуется проведение дополнительных исследований таких, как:
- флюорография;
- рентгенография динамическая (на вдохе и выдохе), в двух проекциях (прямой, боковой);
- УЗИ;
- компьютерная томография;
- лечебно-диагностическая пункция при наличии выпота;
- ЭКГ для исключения сердечной патологии.
При тотальных швартах наблюдается деформация грудной клетки, сужение межреберных промежутков, смещение средостения в больную сторону, искривление позвоночника в здоровую сторону.
Чаще всего плевральные шварты лечатся консервативными методами, к которым относятся:
- антибиотикотерапия при сохраняющемся гнойном воспалении согласно выявленной флоре;
- обезболивающие и противовоспалительные препараты (Ибупрофен, Кеторол, Баралгин);
- противокашлевые средства при выраженном болевом синдроме, усиливающимся при кашле (Синекод, Тусупрекс, Либексин);
- кислородотерапия по показаниям;
- физиотерапия (СВЧ, УВЧ в импульсном режиме, магнитотерапия, озокеритовые, парафиновые аппликации, гальванизация) при отсутствии противопоказаний;
- массаж, ЛФК с элементами дыхательной гимнастики;
- дренирование плевральной полости.
Показанием к оперативному лечению являются выраженная сердечная и дыхательная недостаточность. Применяют эндоскопическое иссечение спаек, удаление шварты с частью плевры иили легкого в зависимости от глубины склероза.
https://www.youtube.com/watch?v=Oych9FxErXY
В основе профилактики спаечного процесса лежит исключение или минимизация воздействия на организм провоцирующих факторов. Питание должно быть рациональным, богатым полноценными белками, витаминами, микроэлементами. Достаточная физическая активность, дыхательная гимнастика улучшают кровоснабжение тканей, функциональное состояние легких.
Отказ от курения, снижение объема вдыханий загрязненного воздуха (использование респираторов, смена рода деятельности) многократно улучшают прогноз заболевания. Закаливание организма повышает иммунитет и профилактирует болезни бронхолегочной системы. Адекватное лечение хронической патологии способствует минимизации осложнений острых инфекционных заболеваний.
Источник: http://ingalin.ru/plevrit/plevralnye-spajki.html
Плевродиафрагмальные спайки – это разросшиеся соединительные ткани, находящиеся между серозными оболочками полости плевры (ткань, покрывающая стенки грудного отдела и легких).
Уплотнения в легких могут быть как единичными, так и множественными. Нередко остаточные изменения становятся результатом ранее перенесенного воспаления легких.
В медицине они имеют и другие названия – синехия, плевропульмональная шварта или комиссура. Тотальное количество шварт приводит порой даже к полному срастанию соединительных тканей, что вызывает массу негативных последствий, в виде болевых ощущений и острой дыхательной недостаточности.
Оглавление
- Механизм формирования
- Симптомы
- Диагностика
- Лечение
- Заключение
Образоваться спайки могут везде, где есть соединительная ткань. Причиной их возникновения, как правило, становится перенесенный воспалительный процесс, например, пневмония или плеврит. Развитию синехий также способствуют остротекущие бронхиты, поражение легкого паразитами, наличие саркомы, туберкулез, а также курение, травмы и онкология.
Спаечный процесс в легких
Еще одним фактором возникновения разрастаний является вдыхание вредных веществ, например, на химических предприятиях. Появляются спайки в результате слишком большого скопления жидкости в плевральной оболочке, что приводит к откладыванию фибрина (нерастворимый волокнистый белок), который в процессе выздоровления не исчезает и формируется в шварту.
Внимание! Опасность наличия спаек в легких заключается в возможном инфицировании срастаний соединительных тканей, что приводит к новообразованиям.
Симптоматика наличия спаек довольно схожа с признаками воспаления легких. Но заподозрить у себя наличие этой патологии вполне возможно. Наиболее частыми проявлениями являются:
- Появление острой боли при дыхании.
- Одышка при физических нагрузках.
- Повышение температуры.
- Беспричинное учащение сердцебиения.
- Бледность кожных покровов.
- Ощущение тяжести при вдохе и выдохе.
- Усиленный частый кашель.
- Головные боли.
- Слабость, сонливость.
- Проблемы с когнитивными способностями.
Перечисленные симптомы ни в коем случае нельзя оставлять без внимания, так как они могут быть причиной не только спаечных процессов, но и указывать на присутствие других заболеваний.
При образовании большого количества спаек может постепенно возникнуть дыхательная недостаточность – когда пациенту тяжело дышать, одышка усиливается. В результате физической нагрузки возможен приступ удушья, требующий неотложной помощи.
Выявить спайки без надлежащего обследования врача невозможно. Диагностирование начинается с устного опроса больного на предмет заболеваний в анамнезе, таких как бронхит или пневмония.
Обязателен и вопрос о наличии перенесенных операций или травм грудины. После этого доктор проводит пальпацию, то есть ощупывает пальцами грудную клетку и осматривает пациента.
Затем, при необходимости, назначается более подробная диагностика.
https://youtube.com/watch?v=YDkBAk6ldPI
Нужно понимать, что по снимкам флюорографии, никогда не нужно оценивать серьезно состояние сердца. В норме положение сердца может сильно колебаться, с учетом телосложения человека. Потому то, что кажется на флюорографии смещением сердца вправо, может являться нормой для полного и высокого человека.
При наличии гипертонии, в описании флюорограммы чаще всего указывают «смещение сердца влево», «смещение средостения влево» либо просто «смещение».
Очень редко отмечается равномерное увеличение средостения, это говорит о возможной сердечной недостаточности, наличии миокардита, или иных заболеваний.
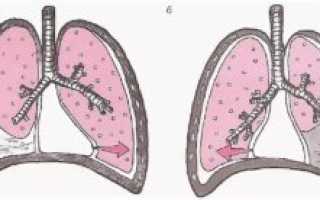
На флюорограмме смещение средостения отмечается при увеличении давления с одной стороны.
Как правило, это происходит при асимметричном скоплении в плевральной полости воздуха или жидкости, при крупных новообразованиях в легочной ткани.
Это состояние нуждается максимально быстрой корректировке, поскольку сердце довольно чувствительно к грубым смещениям, то есть в этой ситуации требуется срочное обращение к врачу.
Поделиться: